Se supone que debemos creer que la licencia médica existe para proteger a los usuarios de la sanidad de los «charlatanes» y los «pseudo-médicos». Según nos dicen, el objetivo es mejorar la calidad de la asistencia sanitaria; sin embargo, es evidente que este sistema no ha logrado producir buenos resultados para los pacientes.
La explicación más sencilla es que la regulación de la práctica médica nunca se diseñó para proteger los intereses de los usuarios de los servicios sanitarios. Por el contrario, su objetivo siempre ha sido proteger los intereses económicos de una organización profesional del sector médico aliada con la industria farmacéutica. El resultado efectivo es un cártel médico impuesto por el Estado que se disfraza de «sistema sanitario».
Esto explica los costes astronómicos y los desastrosos resultados sanitarios de la denominada medicina moderna, con tasas alarmantes de enfermedades crónicas tanto en la población adulta como en la infantil. Comprender cómo y por qué se establecieron las leyes de colegiación médica en los EEUU es fundamental para diagnosticar con precisión los síntomas de los altos costos y los malos resultados.
El monopolio médico de la AMA
En los primeros tiempos de la historia de los EEUU, se promulgaron diversas leyes de colegiación médica para restringir el ejercicio de la medicina. Los principales beneficiarios de estas leyes fueron los profesionales de la medicina alopática, mientras que los médicos que defendían enfoques más naturales y holísticos quedaron marginados.
Se supone que debemos creer que esto se debió a que los consumidores necesitaban protección frente a los «charlatanes», pero la charlatanería abundaba por todas partes. Los tratamientos habituales dentro de la medicina convencional incluían la sangría, las sanguijuelas y la administración de toxinas como el mercurio y el arsénico.
Como era de esperar, los consumidores, insatisfechos con los resultados, se unieron a los profesionales de la medicina alternativa para exigir libertad de elección. Surgió un movimiento exitoso para derogar las leyes de colegiación médica, y la primera mitad del siglo XIX pasó a conocerse como la era del «libre comercio de la medicina».
Abundaban las facultades de medicina, había una gran oferta de médicos y la competencia de mercado entre las diferentes corrientes de médicos mantenía bajos los costos al tiempo que incentivaba la innovación. Los EEUU tenía una de las poblaciones más sanas del mundo, con la tasa de mortalidad infantil más baja.
Todo eso cambió con la implantación de la licencia médica. Molestos por la competencia, en 1847 los médicos alópatas se organizaron para fundar la Asociación Médica Americana (AMA). Desde el principio, el objetivo de la AMA fue establecer un monopolio médico y, dado que nunca podría lograrlo mediante la competencia del libre mercado, trató de que el gobierno utilizara la fuerza en su nombre.
El plan consistía en limitar el número de facultades de medicina, controlar los planes de estudios y establecer un régimen de acreditación para restringir el ejercicio de la medicina a los médicos que se ajustaran al estándar de atención aprobado por la AMA.
En 1891, la revista Journal of the American Medical Association (JAMA) se jactaba de lo eficaz que había sido la estrategia de la organización profesional en Illinois, donde las leyes estatales para regular la práctica médica habían logrado reducir el número de médicos.
El objetivo, apenas disimulado, de imponer un monopolio médico se enmascaraba tras una retórica sobre la necesidad de proteger a los consumidores de sí mismos. El argumento era que los consumidores eran demasiado ignorantes y estúpidos para tomar decisiones acertadas sobre su propia salud, por lo que —por su propio bien— había que privarles del derecho a elegir.
La Corte Suprema de los EEUU se mostró de acuerdo. En el caso Dent v. Virginia Occidental, de 1889, la Corte confirmó la condena de un profesional, no por causar daño a sus pacientes, sino por haber obtenido un título de una universidad cuyo plan de estudios no contaba con la aprobación del colegio de médicos del estado. Las cortes dictaminaron sistemáticamente que los estados tenían la autoridad para denegar la libertad de elección a los consumidores en virtud de su «poder policial», y no servía como defensa legal el hecho de que los tratamientos ofrecidos por los profesionales de la medicina alternativa, aceptados voluntariamente, beneficiaran a sus pacientes.
Los esfuerzos de la AMA por establecer un monopolio médico se aceleraron a principios del siglo XX gracias a una alianza con otros capitalistas clientelistas que ofrecían una influencia aún mayor en la formulación de políticas gubernamentales. Encontraron un aliado en el Instituto Rockefeller —cofundado en 1870 por John D. Rockefeller—, cuya fortuna procedía de la industria petrolera, cuyos subproductos químicos se utilizaban en el desarrollo de medicamentos.
El Informe Flexner
Debido a su evidente conflicto de intereses, la AMA trató de ocultar su papel recurriendo a la Fundación Carnegie para encargarle un informe que evaluara las facultades de medicina y recomendara planes de estudios. El director de la Fundación Carnegie era Henry S. Pritchett, quien escribió en un memorándum dirigido al presidente del Consejo de Educación Médica de la AMA, el doctor Arthur Bevan:
«Cuando se publique nuestro informe, será un arma en sus manos. Por lo tanto, es conveniente mantener mientras tanto una postura que no sugiera una conexión inmediata entre nuestras dos iniciativas».
La tarea de elaborar el informe recayó en Abraham Flexner, quien carecía de formación médica, pero cuyo hermano Simon era director del Instituto Rockefeller de Investigación Médica. Publicado en 1910, el Informe Flexner recomendaba que, para mejorar la atención sanitaria, se cerraran la mayoría de las facultades de medicina; que los colegios de médicos solo expidieran licencias a los graduados de universidades acreditadas por la AMA; y que los contribuyentes americanos subvencionaran las facultades restantes y su enfoque de la investigación médica.
Las recomendaciones del informe se aplicaron de forma generalizada, lo que provocó una caída vertiginosa del número de facultades de medicina. Las minorías se vieron afectadas de manera desproporcionada. De las siete facultades de medicina del país destinadas a afroamericanos, Flexner recomendó mantener solo dos. (En 2008, la AMA se disculpó oficialmente por «su historial de desigualdad racial hacia los médicos afroamericanos»).
En 1913, Flexner fue recompensado por sus servicios con el cargo de secretario de la Junta de Educación General de la Fundación Rockefeller. Fundada ese mismo año, la nueva fundación «filantrópica» de la familia Rockefeller tenía como objetivo orientar la investigación y la educación médicas a favor de los tratamientos farmacológicos, financiando la Universidad Johns Hopkins y otras facultades de medicina cuya metodología incorporaba el método científico.
La agenda financiera de la alianza entre la AMA y la incipiente industria farmacéutica quedó así enmascarada bajo el pretexto de promover la «ciencia médica», y los relatos históricos dominantes atribuyen al Informe Flexner el mérito de haber impulsado la medicina basada en la evidencia. Sin embargo, la reforma educativa hacia enfoques más científicos en la medicina ya estaba en marcha. El Informe Flexner no creó ese movimiento, sino que se apropió de él.
Al controlar de forma restrictiva la orientación de la investigación médica de acuerdo con un sesgo institucionalizado, el sistema monopolístico que promueve el informe ha contribuido más a retrasar que a impulsar la atención sanitaria. Hay que tener en cuenta el coste de oportunidad que supone el hecho de que los fondos destinados a la investigación médica no se hayan aprovechado mejor, de haber permitido que la orientación de los recursos viniera determinada por el sistema de precios de un mercado competitivo.
De hecho, debido al trato especial que el gobierno ha dispensado a la AMA, la propia práctica de la «ciencia médica» se ha visto profundamente corrompida, con conflictos de intereses inherentes alineados con los intereses económicos de la industria farmacéutica. El resultado ha sido un enfoque miope centrado en tratar los síntomas con medicamentos, en lugar de abordar las causas fundamentales.
El paradigma médico resultante concebía el cuerpo como un conjunto de sistemas independientes entre sí. Los diagnósticos y las terapias se desarrollaron partiendo de la premisa de que se podía tratar un sistema sin afectar al resto del cuerpo. Los enfoques más naturales y holísticos de la atención y el cuidado de la salud quedaron marginados.
Atribuirse méritos que no le corresponden
Otro mito que el cártel médico refuerza constantemente es que sus medidas terapéuticas fueron las responsables del drástico descenso de la mortalidad observado durante el siglo XX. Más concretamente, se nos quiere hacer creer que las vacunas fueron la causa de la drástica reducción de la mortalidad por enfermedades infecciosas, pero los datos históricos demuestran claramente que dicha reducción se produjo en su mayor parte antes incluso de que existieran vacunas que pudieran explicarla.
Aquí, por ejemplo, están los datos sobre la difteria:
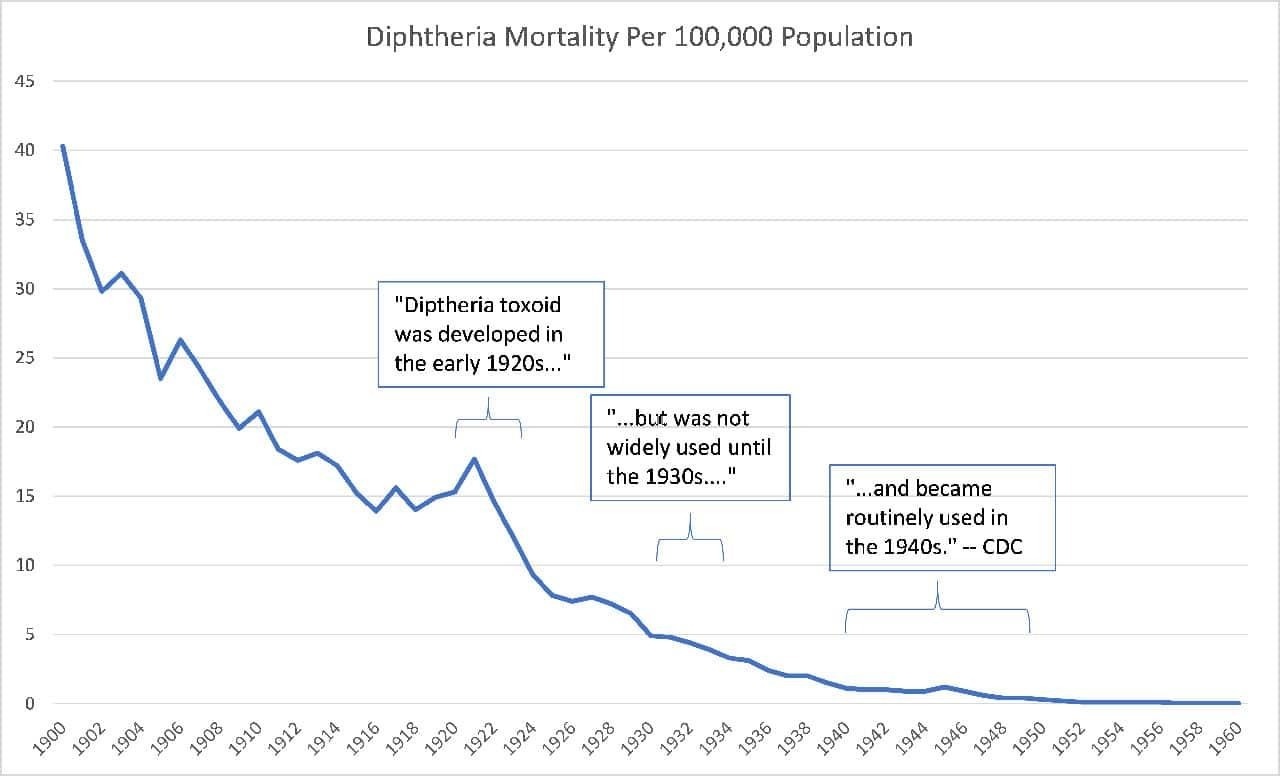
Aquí están los de la tos ferina:
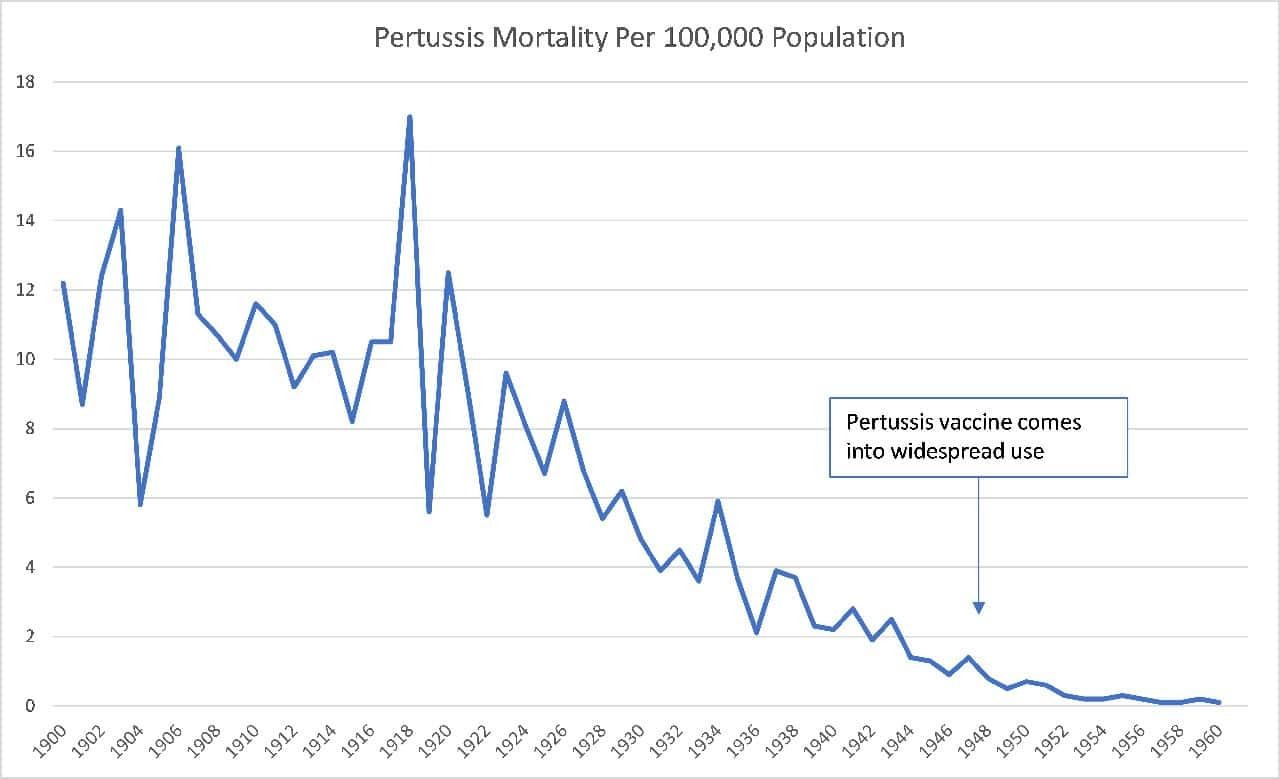
Y aquí está el temido sarampión:
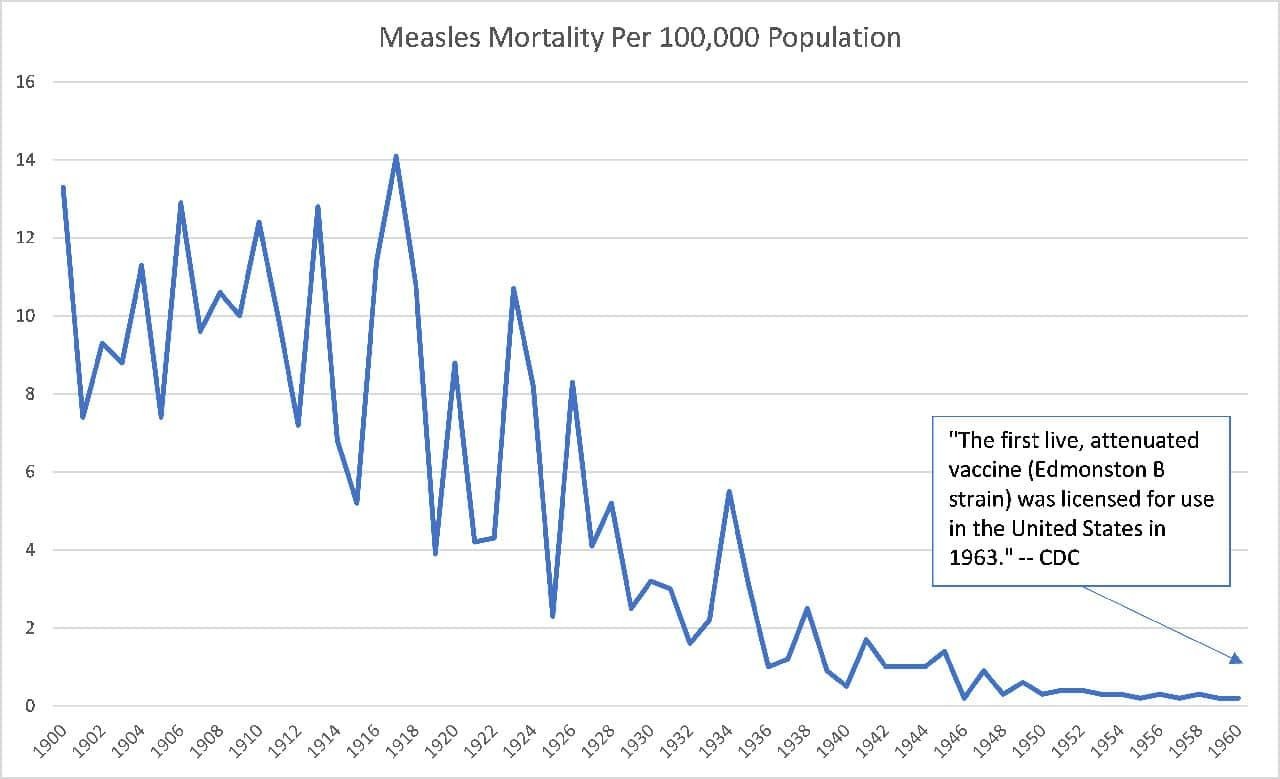
Estas drásticas reducciones en la mortalidad por enfermedades se debieron, en realidad, a factores relacionados con la mejora del nivel de vida, entre ellos el saneamiento, la refrigeración, el menor hacinamiento, una mejor higiene personal y una mejor nutrición.
Es un mito que la «medicina moderna» —incluida la práctica de la vacunación masiva obligatoria— se base en «evidencia científica». Se trata de una leyenda que se nos cuenta para que demos nuestro consentimiento al cártel médico centrado en la industria farmacéutica que se hace pasar por un sistema de salud.
La AMA y sus cómplices lograron, con gran éxito, pervertir la ciencia médica para adaptarla a sus intereses económicos, lo cual consiguieron eliminando la competencia del libre mercado, reduciendo la oferta de médicos y contribuyendo a que los costes sanitarios se dispararan hasta alcanzar los niveles actuales.
La guerra contra el consentimiento informado
Es importante comprender cómo el régimen de concesión de licencias médicas vulnera los derechos humanos fundamentales. Tal y como ilustra el caso práctico que presento en mi libro *La guerra contra el consentimiento informado*, la concesión de licencias se utiliza como arma contra los médicos éticos que respetan el derecho de los padres a tomar sus propias decisiones informadas sobre la vacunación infantil.
En ese caso, el Dr. Paul Thomas —un pediatra que ejercía en Oregón— no representaba una amenaza para la salud pública, sino para el llamado «establishment de la salud pública». Mientras que el objetivo de la política estatal era alcanzar una alta tasa de vacunación, el objetivo del Dr. Thomas era lograr una población de pacientes sana. Un análisis revisado por pares de los datos de sus pacientes demostró que su enfoque funcionaba, lo que llevó al colegio de médicos del estado a suspenderle la licencia de forma urgente.
Además de la violación sistemática del derecho al consentimiento informado, el régimen de licencias vulnera el derecho a la libertad contractual y a la autonomía personal. Las personas tienen derecho a decidir por sí mismas a quién acuden para recibir asistencia sanitaria y por qué servicios desean pagar, y este derecho se ve vulnerado por las restricciones que el régimen de licencias impone a la libertad de elección de los consumidores.
Las personas también tienen derecho a tomar decisiones sobre su propio cuerpo, sin que el gobierno les imponga cuáles deben ser esas decisiones. La idea de que la concesión de licencias garantiza una mayor calidad de la atención médica se ve seriamente cuestionada por la observación empírica. Las consecuencias reales de la licencia médica incluyen una pérdida de libertad de elección para los consumidores —una oferta de médicos restringida artificialmente—, un aumento de los costos de la asistencia sanitaria, un estancamiento de la investigación médica y unos resultados sanitarios alarmantemente deficientes.
De hecho, los criterios para la obtención de la licencia se basan en la adquisición de conocimientos sobre cómo diagnosticar y tratar dentro de los límites del «estándar de atención» establecido, y no en el desempeño clínico. El hecho de superar los exámenes de la facultad de medicina y obtener una licencia de la junta estatal no se traduce en una población sana.
Conclusión
En pocas palabras, el sistema educativo del cártel médico está diseñado para limitar la oferta de médicos únicamente a los alumnos aprobados por el régimen, y no para mejorar los resultados de los pacientes. La conclusión de que debería abolirse la licencia médica puede parecer radical para la mayoría de los americanos, pero no debería serlo. No es que no quedaran normas de educación, acreditación y certificación. Todas ellas ya las proporciona el mercado y seguirían existiendo en ausencia de las juntas estatales de concesión de licencias, que son un anacronismo perverso de una época de barbarie médica.
Tampoco es que los consumidores no fueran capaces de distinguir entre los profesionales cuyos pacientes mejoran y aquellos cuyos pacientes no lo hacen. No hace falta tener un título de medicina para apreciar la diferencia en los resultados sanitarios.
Los usuarios de la sanidad no necesitan que se les proteja de sí mismos; necesitan que se les proteja del cártel médico impuesto por el gobierno que ha provocado tal catástrofe tanto en los costes como en los resultados.
El diagnóstico correcto para los síntomas de una asistencia sanitaria inasequible y una población enferma es la enfermedad que supone la regulación de la profesión médica. El tratamiento para erradicar este cáncer es sencillo: sacar al gobierno del sector sanitario.
Este es un resumen condensado de un informe en profundidad sobre la historia de la licencia médica y sus consecuencias. Para conocer todos los detalles y consultar la documentación, lea «Por qué debería abolirse la licencia médica».


